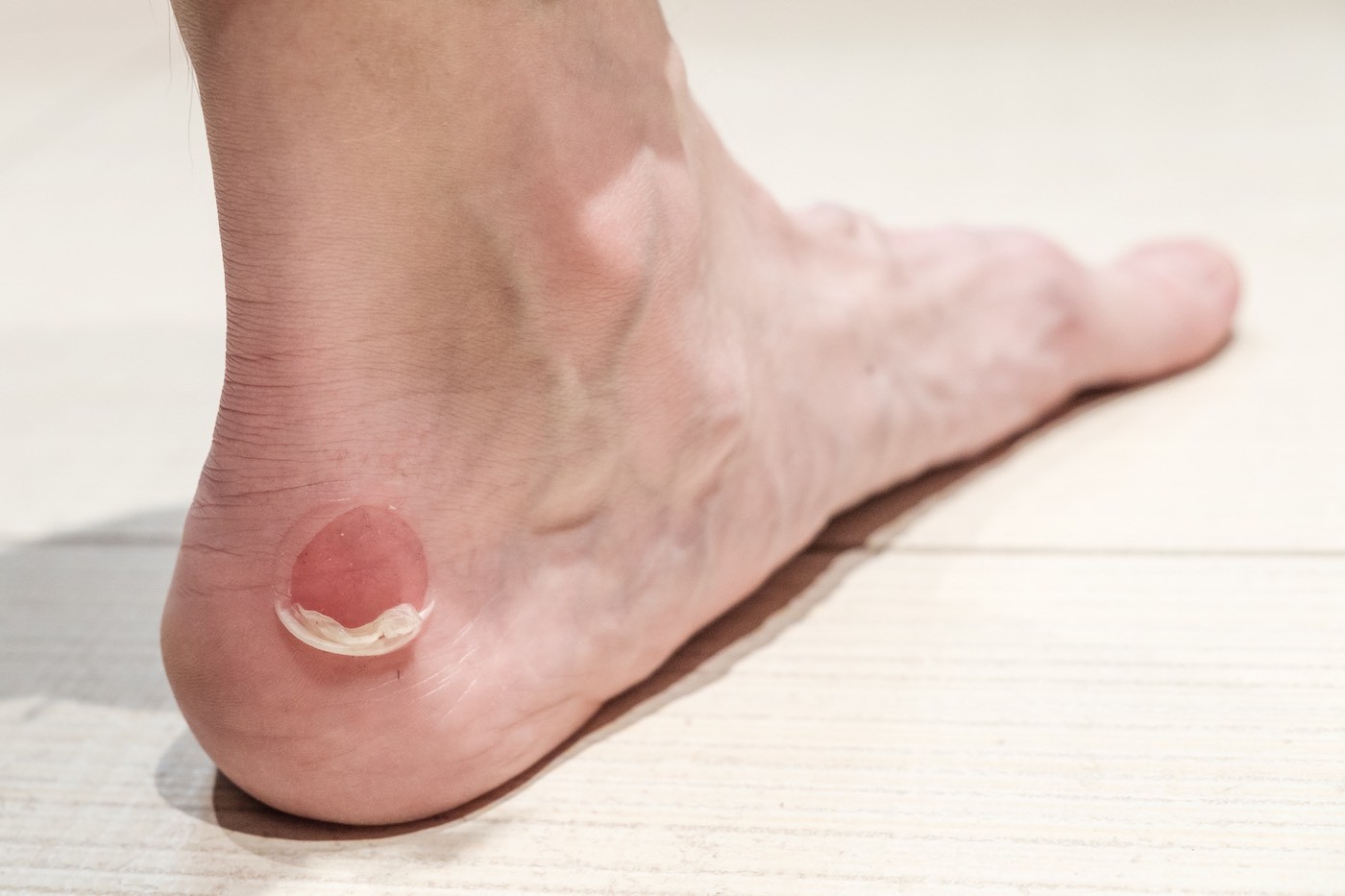
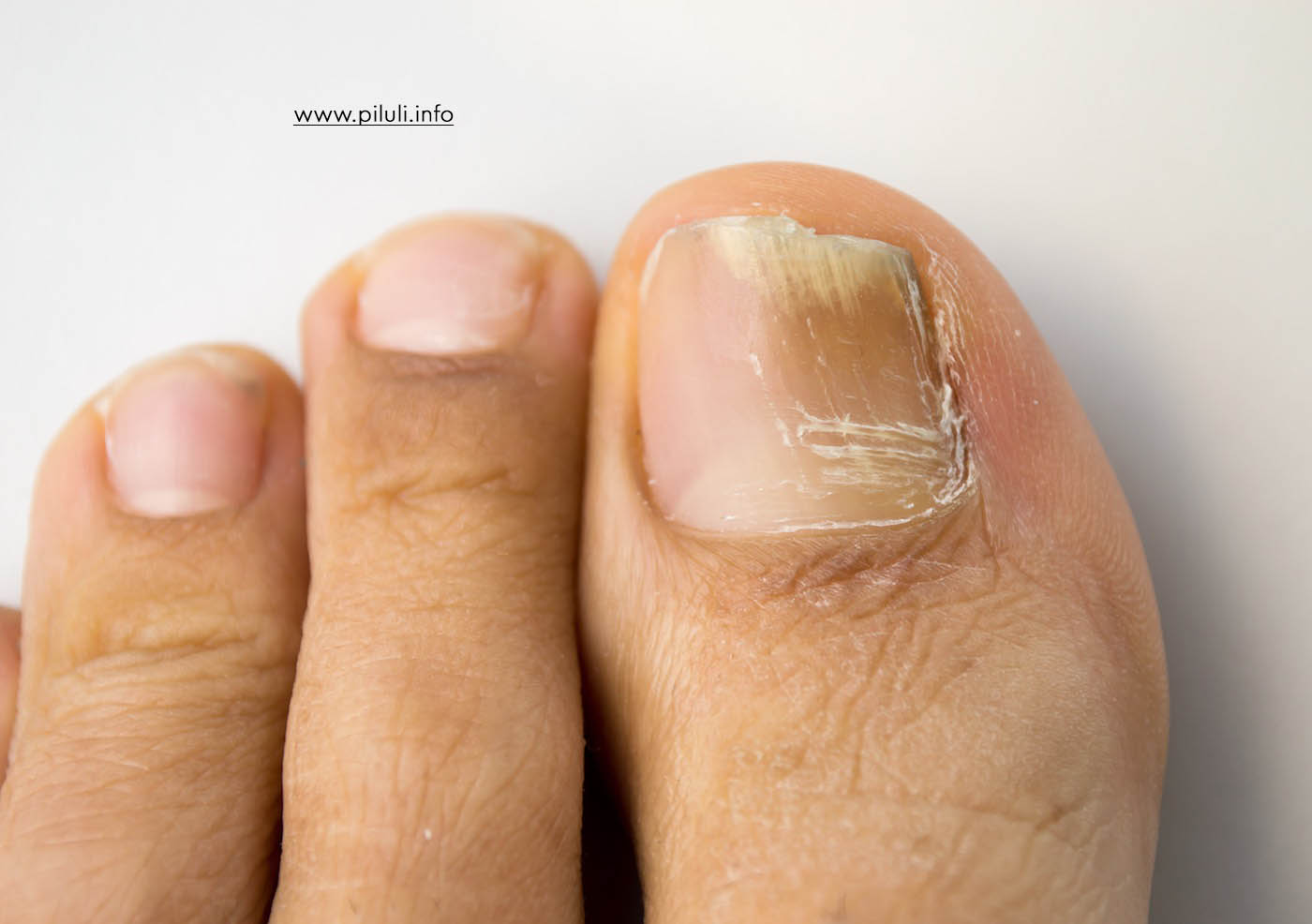
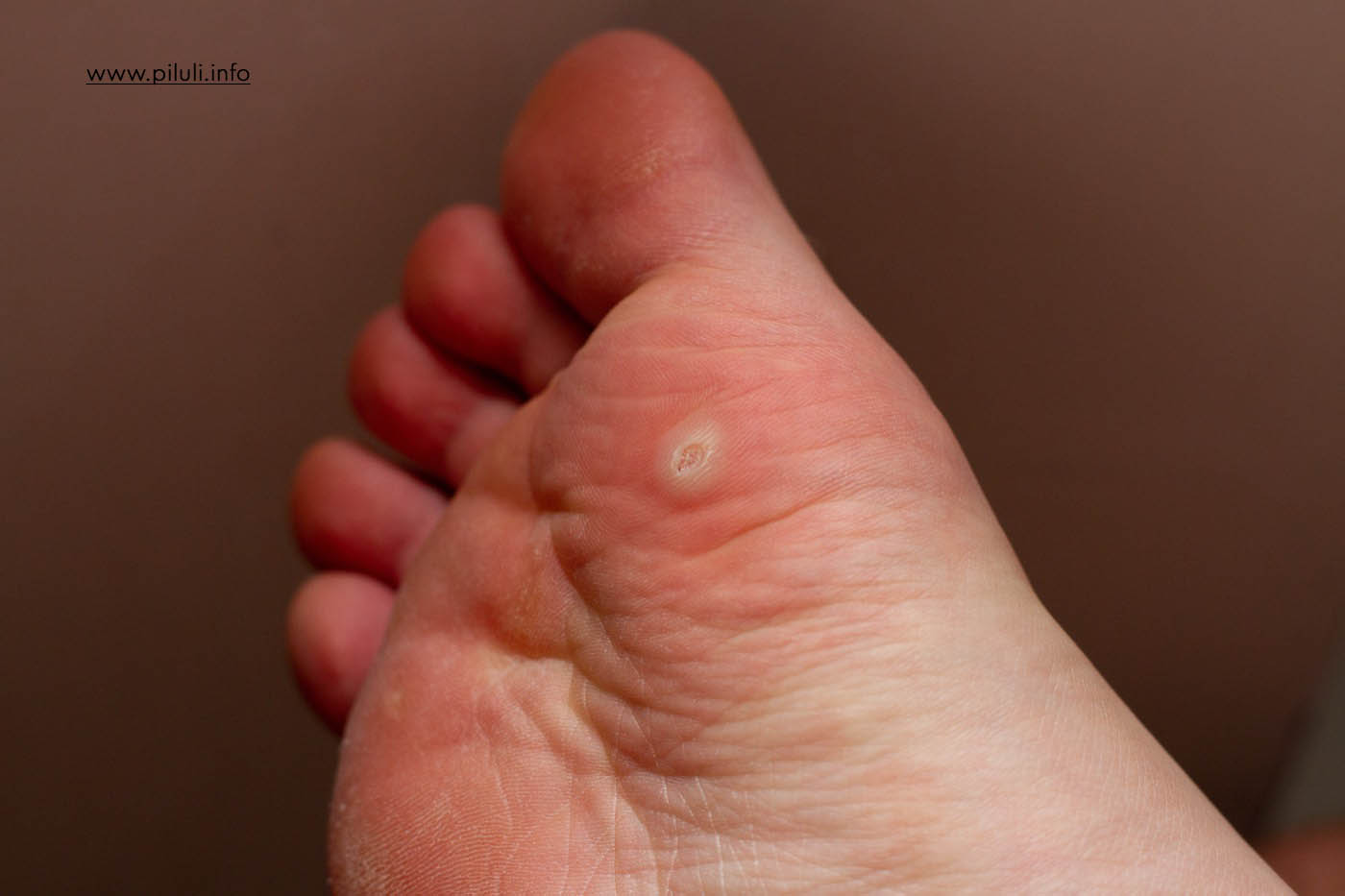
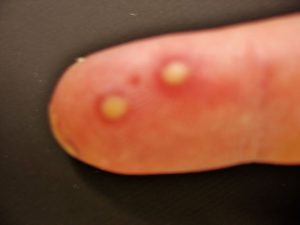
Боль в ногах – причины
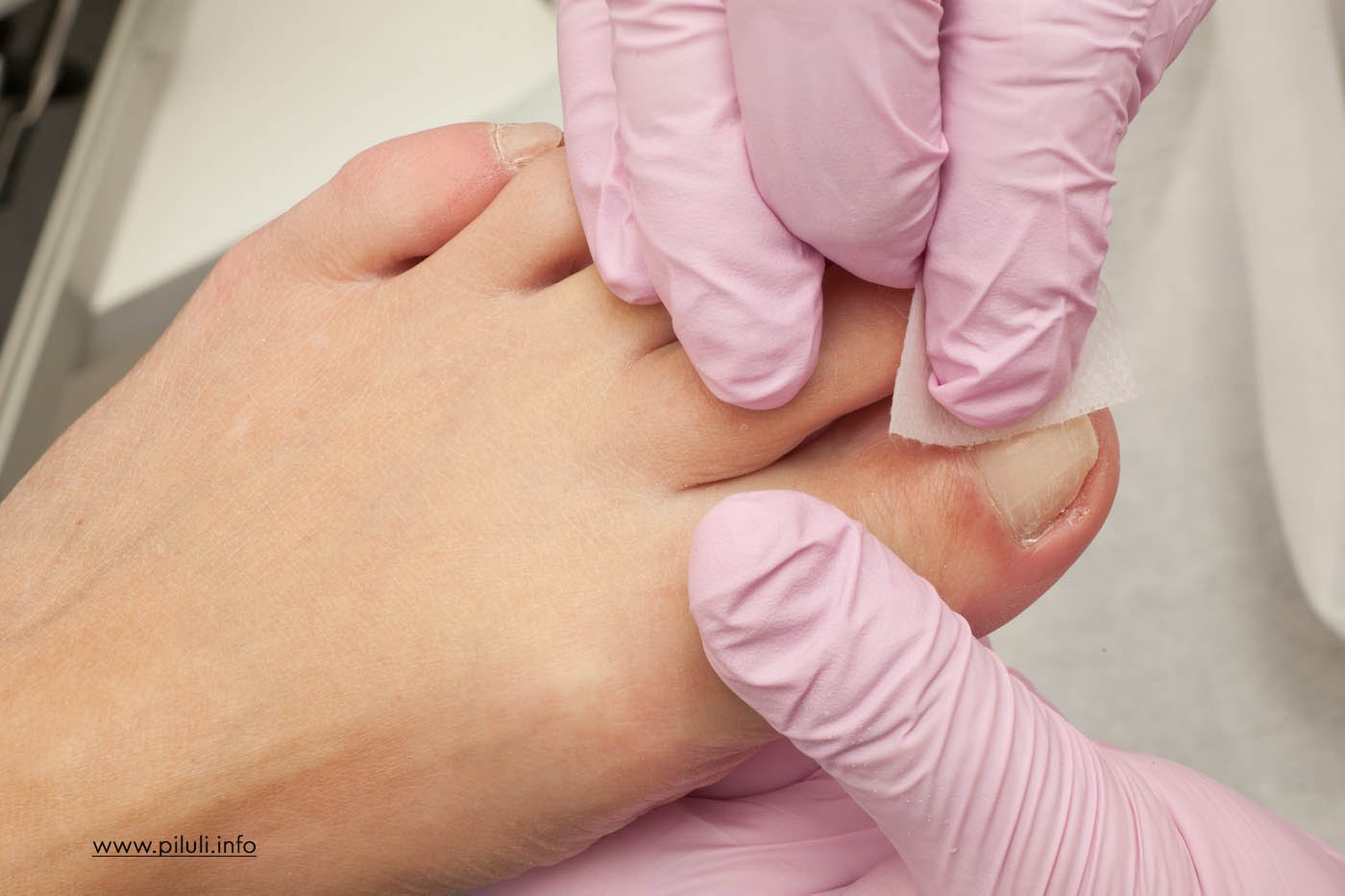
Помимо ношения плохо подогнанной обуви или обуви, есть много причин боли в ногах. Чрезмерное использование, травмы и артрит являются частыми причинами. Может быть повреждение костей, нервов,...
Read moreПомимо ношения плохо подогнанной обуви или обуви, есть много причин боли в ногах. Чрезмерное использование, травмы и артрит являются частыми причинами. Может быть повреждение костей, нервов,...
Read moreБоль в ногах и голени
Вы испытываете боль в ногах или нижних конечностях ? Это может дать подсказки ко многим связанным болезням во всем теле. Вот обзор того, что могут указывать ваши различные болевые сигналы. Каковы...
Read moreВы испытываете боль в ногах или нижних конечностях ? Это может дать подсказки ко многим связанным болезням во всем теле. Вот обзор того, что могут указывать ваши различные болевые сигналы. Каковы...
Read moreФибромиалгии вся информация
Фибромиалгия – это состояние, которое вызывает хронические (продолжающиеся) проблемы с общей болью, нежностью и жесткостью мышц по всему телу, наряду с повышенной реакцией на прикосновение или...
Read moreФибромиалгия – это состояние, которое вызывает хронические (продолжающиеся) проблемы с общей болью, нежностью и жесткостью мышц по всему телу, наряду с повышенной реакцией на прикосновение или...
Read moreЛекарства от прыщей
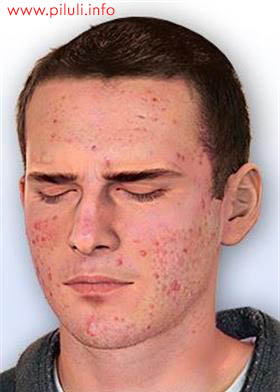
Что такое прыщи? Прыщи – это состояние кожи, вызванное слипанием мертвых клеток кожи и закупориванием пор. Бактерии тоже могут сыграть свою роль. Большой причиной возникновения прыщей является половое созревание. Благодаря...
Read moreЧто такое прыщи? Прыщи – это состояние кожи, вызванное слипанием мертвых клеток кожи и закупориванием пор. Бактерии тоже могут сыграть свою роль. Большой причиной возникновения прыщей является половое созревание. Благодаря...
Read moreСлучай герпеса на пальцах рук
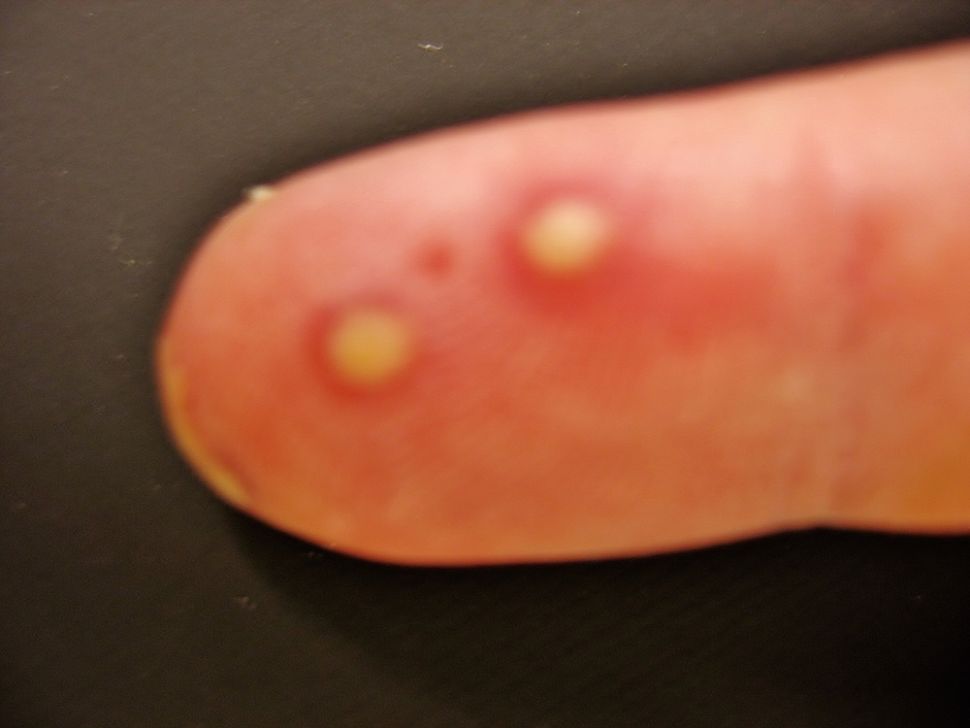
Человек с красным и покрытым волдырями мизинцем получил неожиданный диагноз от своего врача: инфекция его пальца не была вызвана бактериями, а скорее вирусом герпеса, который обычно...
Read moreЧеловек с красным и покрытым волдырями мизинцем получил неожиданный диагноз от своего врача: инфекция его пальца не была вызвана бактериями, а скорее вирусом герпеса, который обычно...
Read moreПротивозачаточные таблетки: противопоказания?
ИНТЕРВЬЮ – В каких случаях следует избегать этого метода контрацепции? Ответ с доктором Mounier-Véhier, кардиологом. Д-р Клэр Мунье-Вехье – кардиолог и руководитель службы сосудистой медицины и артериальной гипертонии...
Read moreИНТЕРВЬЮ – В каких случаях следует избегать этого метода контрацепции? Ответ с доктором Mounier-Véhier, кардиологом. Д-р Клэр Мунье-Вехье – кардиолог и руководитель службы сосудистой медицины и артериальной гипертонии...
Read moreПричины бесплодия
Бесплодие может быть вызвано многими факторами, включая проблемы с яйцеклеткой или выработкой сперматозоидов, генетические факторы, возраст или чрезмерное воздействие определенных химических веществ и токсинов. Что требуется, чтобы...
Read moreБесплодие может быть вызвано многими факторами, включая проблемы с яйцеклеткой или выработкой сперматозоидов, генетические факторы, возраст или чрезмерное воздействие определенных химических веществ и токсинов. Что требуется, чтобы...
Read moreБрадикардия
Брадикардия (также известная как брадиаритмия) – это более медленная, чем обычно, частота сердечных сокращений. У пациентов с брадикардией частота сердечных сокращений составляет менее 60 раз в минуту,...
Read moreБрадикардия (также известная как брадиаритмия) – это более медленная, чем обычно, частота сердечных сокращений. У пациентов с брадикардией частота сердечных сокращений составляет менее 60 раз в минуту,...
Read moreЭлектрокардиограмма (ЭКГ)
Электрокардиограмма (ЭКГ) – это неинвазивный (не требует разреза на теле) тест, который регистрирует электрическую активность сердца. Электрическая активность связана с импульсами, проходящими через сердце, которые определяют частоту...
Read moreЭлектрокардиограмма (ЭКГ) – это неинвазивный (не требует разреза на теле) тест, который регистрирует электрическую активность сердца. Электрическая активность связана с импульсами, проходящими через сердце, которые определяют частоту...
Read moreЭлектрофизиологическое исследование (EPS)
Электрофизиологическое исследование (EPS) – что это такое Что такое электрофизиологическое исследование? Электрофизиологическое исследование (EPS) – это минимально инвазивная процедура, которая проверяет электрическую активность и проводящую систему вашего сердца. Этот...
Read moreЭлектрофизиологическое исследование (EPS) – что это такое Что такое электрофизиологическое исследование? Электрофизиологическое исследование (EPS) – это минимально инвазивная процедура, которая проверяет электрическую активность и проводящую систему вашего сердца. Этот...
Read more