Что такое сердечный приступ?
Сердечный приступ или инфаркт миокарда (ИМ) – это постоянное повреждение сердечной мышцы. «Мио» означает мышцу, «сердечный» относится к сердцу, а «инфаркт» означает гибель ткани из-за недостатка кровоснабжения.
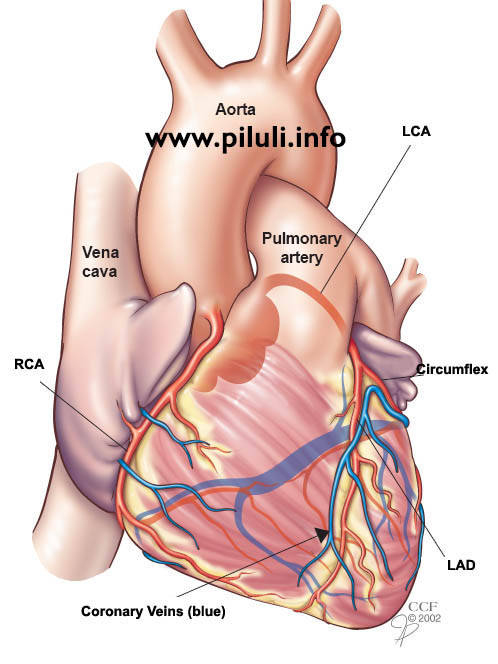
Присмотритесь к вашим коронарным артериям
Ваша сердечная мышца должна постоянно получать достаточное количество крови, чтобы нормально функционировать. Ваша сердечная мышца получает кровь, необходимую для своей работы, из коронарных артерий.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца – это сужение или закупорка коронарных артерий, вызванная атеросклерозом. Атеросклероз (иногда называемый «затвердеванием» или «закупоркой» артерий) представляет собой накопление холестерина и жировых отложений (называемых бляшками) на внутренних стенках артерий, которые ограничивают кровоток в сердце.
Без достаточной крови сердце испытывает недостаток кислорода и жизненно важных питательных веществ, необходимых для правильной работы. Это может вызвать боль в груди, называемую стенокардией. Когда одна или несколько коронарных артерий полностью заблокированы, может возникнуть сердечный приступ (повреждение сердечной мышцы).
Что происходит во время сердечного приступа?
Сеть кровеносных сосудов, известных как коронарные артерии, окружают сердечную мышцу и снабжают ее кровью, богатой кислородом и питательными веществами. Для работы сердечной мышцы необходим постоянный запас кислорода и питательных веществ.
Сердечный приступ возникает, когда коронарная артерия внезапно блокируется, останавливая приток крови к сердечной мышце и повреждая ее.
Типы сердечных приступов
Когда жир накапливается в артериях, это вызывает легкие повреждения стенок кровеносных сосудов. В попытке излечить стенки кровеносных сосудов клетки выделяют химические вещества, которые делают стенки кровеносных сосудов более липкими. Другие вещества, проходящие через ваш кровоток, такие как воспалительные клетки, клеточные отходы, белки и кальций, начинают прилипать к стенкам сосуда. Жир и другие вещества объединяются, образуя материал, называемый зубным налетом.
Со временем внутри артерий развиваются бляшки разных размеров. Многие из отложений налета являются мягкими с внутренней стороны с жесткой волокнистой “крышкой”, покрывающей снаружи. Если твердая поверхность трескается или рвется, мягкая, жирная внутренняя часть остается открытой. Тромбоциты (дискообразные частицы в крови, способствующие свертыванию) попадают в область, и вокруг бляшки образуются тромбы.
Если сгусток крови полностью блокирует кровоснабжение сердечной мышцы, называемой коронарным тромбом или коронарной окклюзией, сердечная мышца становится «голодной» для кислорода и питательных веществ (называемых ишемией) в области ниже блокады. В течение короткого времени может возникнуть острый коронарный синдром.
Острый коронарный синдром – это название трех типов ишемической болезни сердца, которые связаны с внезапным разрывом бляшки внутри коронарной артерии: нестабильная стенокардия, инфаркт миокарда без подъема сегмента ST или инфаркт (NSTEMI) или инфаркт миокарда с подъемом сегмента ST или сердечный приступ (STEMI).
Окклюзия при круговом круге
Левая Передняя Нисходящая (LAD) Окклюзия (Передняя часть сердца)
Окклюзия правой коронарной артерии (передняя часть сердца)
Темно-красный = артерия
Синий = очертания области сердца, затронутой закупоркой
Каждая коронарная артерия снабжает кровью область сердечной мышцы. Если артерия закупорена (заблокирована), в этом регионе нет кровоснабжения.
Количество повреждений сердечной мышцы зависит от размера области, снабжаемой заблокированной артерией, и времени между травмой и лечением.
Что такое коронарный спазм?
Спазм
Сердечный приступ также может возникать реже при спазме коронарной артерии. Во время коронарного спазма коронарные артерии сжимаются или спазмируются, вызывая недостаток кровоснабжения сердечной мышцы (ишемия). Это может произойти в покое и даже у людей без значительного заболевания коронарной артерии. Если спазм коронарной артерии происходит в течение длительного периода времени, может возникнуть сердечный приступ.
Каковы симптомы сердечного приступа?
Если у вас есть какой-либо из симптомов, описанных ниже, который длится более 5 минут, Ищите экстренную помощь БЕЗ ЗАДЕРЖКИ . Эти симптомы могут быть признаками сердечного приступа (также называемого инфарктом миокарда или инфарктом миокарда), и немедленное лечение имеет важное значение.
Симптомы сердечного приступа включают в себя:
- Ангина : боль в груди или дискомфорт в центре груди; также описывается как чувство тяжести, стеснения, давления, боли, онемения, онемения, полноты или сдавливания, которое длится более нескольких минут или проходит и возвращается. Иногда его ошибочно считают расстройством желудка или изжогой.
- Боль или дискомфорт в других областях верхней части тела, включая руки, левое плечо, спину, шею, челюсть или живот
- Затрудненное дыхание или одышка
- Потливость или «холодный пот»
- Ощущение полноты, расстройства желудка или удушья (может ощущаться как « изжога »)
- Тошнота или рвота
- Бред, головокружение, крайняя слабость или беспокойство
- Быстрое или нерегулярное сердцебиение
Женские симптомы иногда отличаются
Хотя большинство женщин и мужчин сообщают о симптомах боли в груди при сердечном приступе, женщины немного чаще, чем мужчины, сообщают о необычных симптомах. Те, кто имеет более расплывчатые или менее типичные «сердечные» симптомы, сообщают следующее:
- Боль в верхней части спины или плеча
- Челюстная боль или боль, распространяющаяся на челюсть
- Давление или боль в центре груди
- Легкомысленность
- Боль, которая распространяется на руку
- Необычная усталость на несколько дней
В многоцентровом исследовании 515 женщин с острым инфарктом миокарда (ИМ) наиболее часто встречающимися симптомами были необычная усталость, нарушения сна, одышка, несварение желудка и беспокойство. Большинство женщин (78%) сообщали по крайней мере об одном симптоме в течение более одного месяца до их сердечного приступа.
Уроки выучены:
- Если у вас боль в груди или другие симптомы сердечного приступа, которые длятся дольше 5 минут – не игнорируйте их – обратитесь за неотложной помощью, чтобы исключить сердечный приступ.
- Научитесь определять общие симптомы сердечно-сосудистых заболеваний . Они могут быть предупреждающими признаками сердечного приступа.
- Пройдите медицинский осмотр, включающий обследование на факторы риска сердечных заболеваний.
- Если у вас есть вопросы и симптомы не проходят, обратитесь за вторым мнением.
Тихий М.И.
У некоторых людей случается сердечный приступ без каких-либо симптомов («тихий» инфаркт миокарда). Тихая инфаркт миокарда может встречаться у всех пациентов, хотя чаще встречается у женщин или людей с диабетом. Тихая инфаркт миокарда может быть диагностирована во время обычного осмотра врача.
Если вы принимаете нитроглицерин
Если вам прописали нитроглицерин и вы страдаете стенокардией, прекратите то, что вы делаете, и отдохните. Примите одну таблетку нитроглицерина и дайте ей раствориться под вашим языком, или, если вы используете аэрозольную форму, распылите ее под языком. Подождите 5 минут. Если через 5 минут у вас все еще есть стенокардия, позвоните 911, чтобы получить экстренную помощь.
Для пациентов с диагнозом хроническая стабильная стенокардия:
Если вы страдаете стенокардией, примите одну таблетку нитроглицерина (NTG) и дайте ей раствориться под вашим языком. Если дискомфорт или боль в груди не улучшаются или усиливаются через 5 минут после приема одной дозы, немедленно позвоните в службу 9-1-1, чтобы получить экстренную помощь, прежде чем принимать дополнительные НТГ. Если симптомы значительно улучшаются при приеме 1 дозы NTG, вы можете повторять дозу каждые 5 минут до 3 таблеток в течение 15 минут. Если после приема 3-х доз нитроглицерина у вас сохраняется стенокардия, позвоните 911, чтобы получить экстренную помощь.
Не ждите, чтобы получить помощь: время – это мышцы
При первых признаках инфаркта вызовите неотложную помощь (911). Не ждите, пока ваши симптомы исчезнут. Раннее распознавание и лечение симптомов сердечного приступа может снизить риск повреждения сердца и позволить немедленно начать лечение. Даже если вы не уверены, что у вас симптомы сердечного приступа, вам все равно следует пройти обследование.
Лучшее время для лечения сердечного приступа – один час после появления первых симптомов. Когда случается сердечный приступ, у сердечной мышцы появляется значительное и длительное время. Если во время сердечного приступа травмируется большая область сердца, полное восстановление становится намного более трудным.
Исследования показывают, что люди, у которых есть симптомы сердечного приступа, часто откладывают или ждут обращения за лечением дольше, чем семь часов.
Причины, по которым люди ждут помощи:
Люди, которые задерживаются, как правило, старше, женщины, афроамериканцы и имеют ангины, высокого кровяного давления или диабета. Люди, которые задерживаются, также консультируются с членами своей семьи или пытаются сначала побаловать себя, прежде чем обращаться за лечением.
Причины задержки людей:
- Они молоды и не верят, что с ними может случиться сердечный приступ
- Симптомы не то, что они ожидали
- Они могут отрицать серьезные симптомы и ждать, пока они не уйдут
- Они могут спросить совета других, особенно членов семьи
- Сначала они могут попытаться вылечить симптомы самостоятельно, используя аспирин или антациды.
- Они могут думать, что симптомы связаны с другими проблемами со здоровьем (расстройство желудка, артрит)
- Они могут в первую очередь заботиться о других (заботиться о детях или других членах семьи) и не желать их беспокоить
Ожидание медицинской помощи всего пару часов может ограничить ваши варианты лечения, увеличить количество повреждений сердечной мышцы и снизить ваши шансы на выживание.
Скорая – это почти всегда самый быстрый способ получить спасительное лечение. Когда вы звоните, персонал скорой помощи может попросить вас жевать аспирин, чтобы разбить возможный сгусток крови, если у вас нет медицинской причины избегать аспирина. Когда прибывает экстренная помощь, они могут быстро начать лечение и обучены, чтобы оживить кого-то, чье сердце остановилось. Кроме того, вы можете быстрее лечиться в больнице, если вы прибываете на машине скорой помощи. Если у вас есть симптомы, не водите себя, если нет абсолютно никакой другой возможности.
Если у вас были предыдущие процедуры на сердце
Даже если вы лечились от перенесенного инфаркта или если у вас были другие методы лечения ишемической болезни сердца, сердечный приступ может случиться снова. Такие методы лечения, как медикаменты, операции на открытом сердце и интервенционные процедуры, НЕ излечивают ишемическую болезнь сердца, поэтому по-прежнему важно вести здоровый образ жизни.
План Действий
- Спросите у своего врача, есть ли у вас риск сердечного приступа и что вы можете сделать, чтобы уменьшить факторы риска. Обязательно спросите про аспирин и нитроглицерин.
- Узнайте признаки и симптомы сердечного приступа.
- Узнайте, что делать, если у вас есть симптомы: позвоните 911 через пять минут – не звоните другу или члену семьи за помощью.
- Поговорите с членами вашей семьи, друзьями и коллегами о предупредительных знаках сердечного приступа и важности быстрого действия.
Важность здорового образа жизни
Для вас важно придерживаться здорового образа жизни, чтобы снизить риск сердечного приступа. Ваша медицинская команда может помочь вам в достижении ваших целей, но вы должны принимать лекарства в соответствии с предписаниями, вносить изменения в диету, бросать курить, регулярно заниматься спортом, следить за последующими приемами и быть активным членом лечебной команды.
Поделитесь этой информацией с членами вашей семьи и лицами, обеспечивающими уход, чтобы они научились распознавать симптомы сердечного приступа и когда вам нужно было обратиться за неотложной помощью.
Сердечный приступ (инфаркт миокарда): диагностика и тесты
После прибытия команды скорой помощи они спросят вас о ваших симптомах и начнут оценивать вас. Диагноз сердечного приступа основан на ваших симптомах, ЭКГ и результатах ваших исследований крови. Целью лечения является быстрое лечение и ограничение повреждения сердечной мышцы.
ЭКГ в 12 отведениях
Это один из начальных тестов, которые будут сделаны. Часто медработники будут делать это на месте или по дороге в больницу. 12-отведений ЭКГ (также известный как ЭКГ или ЭКГ ) может помочь , чтобы сказать , какой тип сердечного приступа , и где это произошло.
Кроме того, ваш пульс и ритм можно наблюдать. Вы также будете подключены с помощью проводов (проводов) к прикроватному монитору для постоянного контроля вашего сердечного ритма и ритма.
Исследования крови
Кровь может быть взята для измерения уровня биохимических маркеров . Эти маркеры находятся внутри клеток вашего тела и необходимы для их функционирования. Когда клетки сердечной мышцы повреждены, их содержимое, включая маркеры, попадает в кровоток. Измеряя уровни этих маркеров, врач может определить размер сердечного приступа и приблизительно, когда начался сердечный приступ. Другие анализы крови также могут быть выполнены.
Другие тесты и процедуры, которые могут быть выполнены на ранних стадиях ИМ:
Эхокардиограмма (эхо)
Эхо можно использовать во время и после сердечного приступа, чтобы узнать о том, как работает сердце, и определить, какие участки сердца не работают нормально. Эхо также важно видеть, были ли повреждены какие-либо структуры сердца (клапаны, перегородка и т. Д.) Во время сердечного приступа.
Катетеризация сердца (катетер)
Катетеризация сердца (катетеризация) может выполняться в первые часы сердечного приступа, если лекарства не снимают ишемию или симптомы. Сердечный катетер можно использовать для прямой визуализации заблокированной артерии и определения выбора, за которым может следовать процедура (например, ангиопластика, установка стента или операция по шунтированию коронарной артерии ).
Сердечный приступ (инфаркт миокарда): лечение
Специальные процедуры, чтобы открыть ваши артерии
Лечение сердечного приступа начинается немедленно. После того, как симптомы выявлены, позвоните в скорую, чтобы приступить к быстрой диагностике и лечению.
лекарственные препараты
Знания, полученные в последние годы в отношении острых коронарных синдромов и того, что происходит в артерии во время сердечного приступа, помогли направить медицинское лечение. Целью медикаментозной терапии является разрушение или предотвращение образования тромбов, предотвращение накопления и прилипания тромбоцитов к бляшке, стабилизация бляшки и предотвращение дальнейшей ишемии. Эти лекарства должны быть даны как можно скорее (в течение 30 минут после начала симптомов сердечного приступа ), чтобы уменьшить количество повреждений сердечной мышцы. Чем дольше задержка запуска этих лекарств, тем больше ущерба и меньше пользы они могут дать.
Тромболитические препараты используются для разрушения сгустков, блокирующих артерию.
Медикаменты, назначаемые сразу после начала сердечного приступа, могут включать:
- Аспирин
- Тромболитическая терапия («разрушители сгустка»)
- гепарин
- Другие антиагреганты
- Любая комбинация вышеперечисленного
Другие лекарства, принимаемые во время или после сердечного приступа, уменьшают работу вашего сердца, улучшают работу сердца, расширяют или расширяют кровеносные сосуды, уменьшают вашу боль и защищают от любых угрожающих жизни сердечных ритмов. Ваш врач назначит вам соответствующие лекарства.